2026年3月24日是第31个世界防治结核病日,我国宣传主题为:“全面行动 全力投入 全民参与 终结结核”。

我们聚焦一个日益严峻的健康挑战—— “结核病与糖尿病双重负担” 。在全球结核病高负担国家中,糖尿病患者数量也在激增。这两种疾病一旦相遇,将产生复杂的相互影响,给治疗带来巨大挑战。
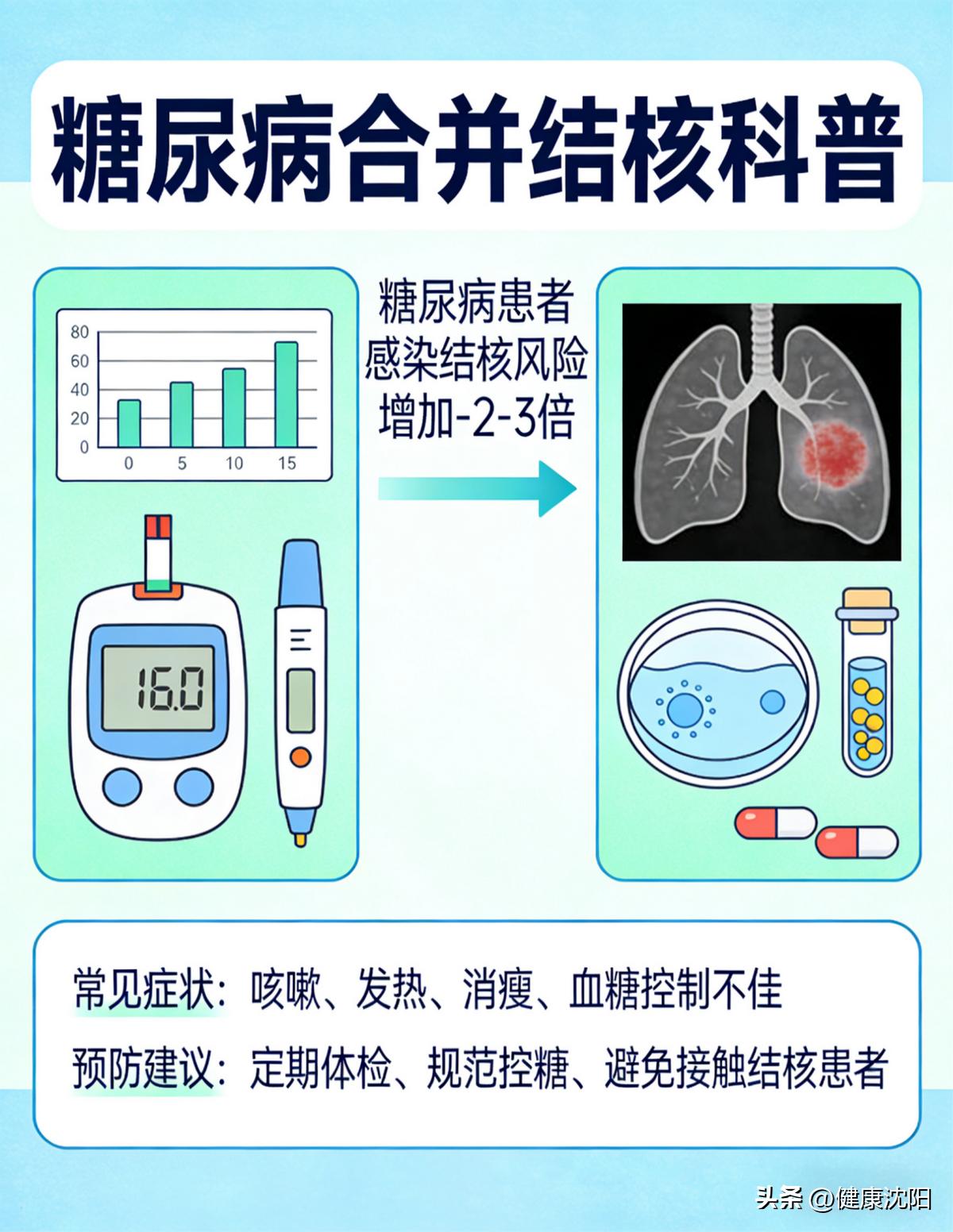
一、危险的“协同”:为何糖尿病患者是结核病的易感人群?
糖尿病,尤其是血糖控制不佳的患者,由于长期高血糖环境会导致机体免疫力下降,特别是影响了肺泡巨噬细胞的功能,使得结核菌更容易在体内存活和繁殖。流行病学数据显示,糖尿病患者罹患活动性肺结核的风险是非糖尿病患者的2—3倍。更值得警惕的是,在全球结核病患者中,糖尿病的患病率高达15.3%,这一数字还在逐年攀升。
二、治疗中的“绊脚石”:双重疾病带来的临床挑战
当患者同时感染结核病和患有糖尿病时,治疗过程会变得更加复杂。
1.影像学表现更严重:研究显示,合并糖尿病的肺结核患者,其肺部出现空洞性病变的比例更高,病灶更广泛,这增加了传染性和治疗难度。
2.治疗成功率降低:高血糖环境不仅利于细菌生长,还会影响抗结核药物的吸收和代谢。与单纯肺结核患者相比,合并糖尿病的患者痰菌阴转速度更慢,治疗失败、复发甚至死亡的风险显著增高。
3.药物副作用风险增加:抗结核药物(如异烟肼、利福平)与降糖药物之间的相互作用复杂。例如,利福平会加速部分降糖药的代谢,导致血糖波动;同时,这类患者发生肝损伤等药物不良反应的风险也更高。
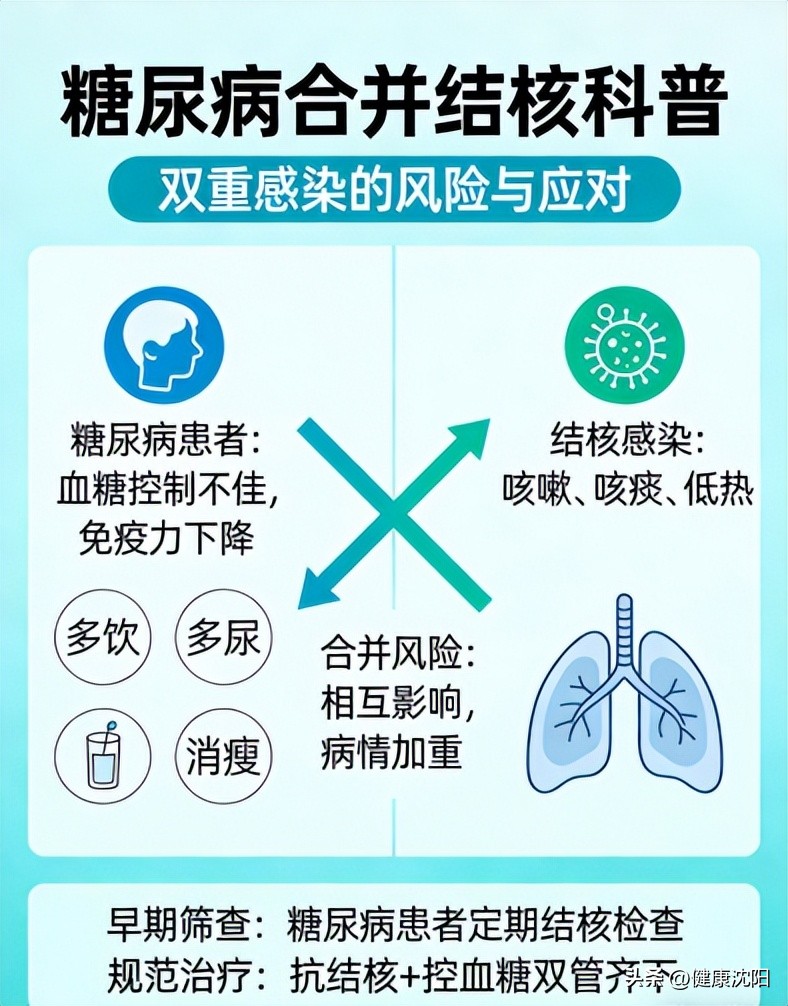
三、关键策略:“双病”共管,事半功倍
面对“双病”威胁,我们需要采取“两手抓”的综合管理模式:
1.双向筛查,一个都不能少:
在结核病患者中筛查糖尿病:所有新诊断的成人活动性肺结核患者,特别是年龄≥40岁、有糖尿病家族史或肥胖者,都应在治疗前常规检测空腹血糖和糖化血红蛋白,排除合并糖尿病可能。
在糖尿病患者中排查结核病:对于血糖控制不佳且长期咳嗽的糖尿病患者,应高度警惕结核病的可能,及时进行胸部X光和痰涂片检查。
2.严格控糖,提升疗效:
积极控制血糖是保证结核病治愈的基石。研究证实,使用降糖药(如SGLT2抑制剂等)不仅有助于控制血糖,还可能通过改善机体代谢环境,降低潜伏结核感染进展为活动性结核的风险 。专家建议,在抗结核治疗期间,血糖控制目标应个体化,一般建议将糖化血红蛋白控制在7.0%—8.0% 之间,避免因严格控糖导致的低血糖风险。
3.警惕“假性糖尿病”:
值得注意的是,结核病本身作为一种感染性疾病,可能会引起应激性高血糖。部分患者在治疗初期出现的血糖升高,随着抗结核治疗的推进,可能在疗程结束时恢复正常。因此,对于初诊时发现血糖升高的结核患者,不应立即“贴标签”,而应在抗结核治疗结束后复查糖化血红蛋白,以明确诊断。
结核病可防可治,糖尿病可控可管。当两者相遇,更需要我们医患携手,通过科学的“双病共管”,打破恶性循环,守护肺部健康。
作者:任艳
来源:沈阳市第十人民医院(沈阳市胸科医院)
编辑:杨薇 黄琬淇
校对:陈泽明
初审:陈路
审核:崔乐文
 辽公网安备 21010202000465号
辽公网安备 21010202000465号